به نام خداوند بخشنده مهربان

پیشزمینه: ضد عفونی و تمیز کردن دستی محیط بیمارستان معمولا بهینه نیست. آلودگیهای باقیمانده با ریسک ایجاد عفونت، به خصوص در بیماران دارای نقص ایمنی همراه است. این مطالعه تاثیر گاز هیدروژن پروکساید (DHP) بر آلودگی میکروبی روی سطح را در واحد مراقبتهای ویژه سرطان اطفال، ارزیابی میکند.
روشها: نمونهها از 5 سطح پر تماس و 2 سطح کم تماس جمع آوری شد تا برای کشت و خوانشهای آدنوزین تریفسفات بعد از نظافت دستی 4 اتاق واحد مراقبتهای ویژه، در روزهای مختلف، قبل و بعد از استقرار DHP، استفاده شود. نمونههای هوا نیز در محل مطالعه جمع آوری شدند. نتایج دادهها بر اساس واحدهای تولید کلنی در محیط کشت و واحدهای نسبی نور (RLU) برای آدنوزین تریفسفات اندازهگیری شدند.
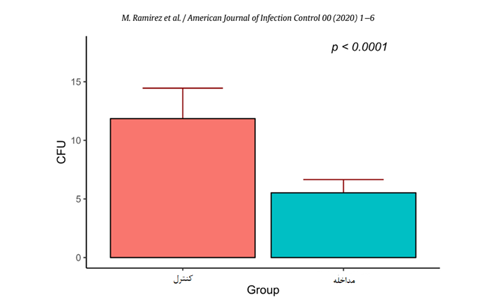
نتایج: میانگین کلی زباله میکروبی به طور چشمگیری در گروه مداخله نسبت به گروه کنترل کاهش یافته بود (میانگین 5.50 در مقایسه با 11.77، P<.001). این کاهشها در واحدهای تشکیل کلنی در همه محلهای نمونه گیری در گروه مداخله نسبت به گروه کنترل دیده شد (172.08 نسبت به 225.83، P <.006). این کاهش در نمونههای هوا نیز دیده شد (P = .139).
نتایج: این مطالعه نشان میدهد که DHP در کاهش آلودگی های میکروبی سطحی موثر بوده و کیفیت پاکسازی محیط را بهبود میبخشد.
مقدمه
وجود نقص ایمنی در کودکان سرطانی باعث ایجاد ریسک بالای ابتلا به عفونت در آنها میشود. باکتریها عامل درصد بالایی از این عفونتها هستند و با میزان بیماریزایی و مرگ و میر رابطه دارند. تاثیر محیط بر مراقبتهای بهداشتی یکی از عوامل اصلی جلوگیری از عفونت در اثر انتقال احتمالی باکتری و دیگر میکروارگانیسمها شناخته شده است. محیط بهداشتی بخشی ضروری در یک برنامه پیشگیری از عفونت موثر است. شواهد زیادی نشان دادهاند که محیط بیمارستانی تا چه میزانی میتواند با میکروارگانیسمهای پاتوژن(بیماری زا) احتمالی آلوده شوند. این ارگانیسمها میتوانند برای مدتی طولانی در این شرایط زنده بمانند و ریسک کلونیسازی یا عفونت بیمارستانی با تماس مستقیم یا غیر مستقیم با دست کارکنان بیمارستان به خوبی توصیف شده.
روند دستی نظافت و ضدعفونی، بخشی ضروری در حفظ یک محیط امن و پاک است؛ البته تعدادی از مطالعات نشان دادهاند که روند دستی به تنهایی بهینه نیست. به علاوه مطالعات نشان دادهاند که پاکسازی دستی میکروارگانیسمهای مهمی مانند استفیلوکوکوس اورئوس مقاوم به متیسیلین (MRSA)، انتروکوکوس مقاوم به ونکومایسین، اسینتوباکتر مقاوم به چند دارو و کلوستریدیوم دیفیسیل را از محیط بیمارستانی ریشهکن نمیکند و این میکروارگانیسمها برای بیمارانی که قرار است در آینده در این فضا قرار بگیرند ریسک عفونت بالایی نشان میدهد.
فناوریهای خودکار “بدون دست” به طور افزاینده در حال به کار گیری هستند تا پاکسازی و ضدعفونی دستی را بهبود ببخشند تا میزان بیوبردن (میکروارگانیسمهای باقی مانده پس از استرلیزاسیون (Bioburden)) را کاهش دهند. علی رغم اینکه مطالعات نشان از تاثیر این فناوریها در کاهش موثر میکروبها دارند، بسیاری از این فناوریها به دلایل لجستیکی دارای محدودیت هستند که شامل اجرای عملیات در فضاهای خالی از سکنه به دلیل نگرانیهای بهداشتی، هزینه کارکنان و پارامترهای کارامد مانند جایگاه دستگاه و مدت زمان عملیات است. به علاوه بسیاری از این فناوریها همانند پاکسازی دستی برای آلودگی دوباره محیط که به دلایلی مانند حضور بیماران، ملاقات کنندگان و کارکنان غیرقابل اجتناب است، راهکاری ارائه نمیدهد.
این مطالعه اهمیت فناوری کاهش خودکار آلودگی میکروبی را ارزیابی میکند که محدودیتهای مرتبط با فناوری “بدون دست” را ندارد. فناوری استفاده شده دراین مطالعه، به صورت کاتالیستی، گاز هیدروژن پروکساید (DHP)، از اکسیژن و رطوبت محیط تولید می شود. DHP بدون در نظر گرفتن وضعیت سکونت در محیط پخش میشود. هیدروژن پروکساید ضدعفونی کنندهای شناخته شده است که وضعیت امنیت بالایی در جمعیت اطفال دارد. تحقیقات نشان داده که هیدروژن پروکساید هوابرد (Airborne)، ضدعفونی کننده موثری برای محیط بیمارستان است، اما کارآمدی آن به طور واضحی به دلیل محدودیت در استفاده در مکانهای اشغال نشده کاهش یافته. DHP دارای فعالیت ضدمیکروبی هیدروژن پروکساید با طیف گسترده است و در حالت گازی و غیر مایع وجود دارد. DHP در غلظتهایی بسیار پایینتر از حد مجاز قابل قبول برای انسان، استفاده میشود که توسط سازمان بهداشت و سلامت شغلی (OSHA) وضع شده و برای استفاده در محلهای دارای سکنه نیز امن است. مطالعات قبلی نشان داده که DHP برای کاهش بیوبردن در محیط بیمارستانی به شدت موثر است. این مطالعه کارایی DHP را به صورت کمکی به همراه نظافت دستی برای کاهش آلودگی میکروبی در هوا و روی سطوح واحد مراقبتهای ویژه در بخش انکولوژی اطفال بیمارستان در گواتمالا بررسی کرده است.
روشها
این مطالعه همگروه آیندهنگر طی یک ماه در واحد مراقبت ویژه اطفال (PICU) در بیمارستان Unidad Nacional de oncologia Pediatrica (UNOP) انجام شد، که یک بیمارستان آنکولوژی اطفال 65 تخته در شهر گواتمالا در کشور گواتمالا است. این واحد 9 اتاق خصوصی با سیستم تهویه هوا مرکزی دارد. هیچ تغییری در فعالیتهای کلینیکی یا کنترلهای مهندسی موجود، طی مطالعه صورت نگرفت. کمیته اخلاق و بورد بازنگری سازمان، این مطالعه را تایید کرده است. استفاده از DHP برای طراحی استراتژی کمکی کاهش میکروب در پروتکل پاکسازی و ضدعفونی سازمان تهیه شده است.
انتخاب و نمونهگیری
دو اتاق در PICU به عنوان محل کنترل و 2 اتاق برای محل مداخله DHP استفاده شد. پنج محل پر استفاده (دستگیره تخت، میز کنار تخت، مانیتور، دستگیره داخلی در و میز پرستار) و 2 محل کم استفاده (کناره لامپ روی تخت و دیسپنسر دستمال کاغذی) بوسیله سوآپ، نمونه گیری شدند تا برای کشت و سنجش آدنوزین تریفسفات استفاده شوند. ما محل 2 در 2 اینچی را با یک برچسب مشخص کردیم. سوآپهای پایه کشت و ATP از محیط، طی فاز پیشمداخله در 3 روز مجزا (دوشنبه، چهارشنبه، و یکشنبه) در هفته قبل از استفاده از واحدهای قابلحمل DHP در اتاق مداخله، گرفته شدند. بعد از کارگذاری واحدهای همراه DHP در اتاقهای مداخله، نمونهها را برای کشت سطح و ATP در همان محلها و روزها در همان هفته و هفتههای بعد برای 4 هفته جمع آوری کردیم. نمونهها در همان ساعت از روز و بعد از ضدعفونی و پاکسازی روزانه جمع آوری شدند.
نمونههای هوا نیز در دو مرحله پایه و طی فاز مداخله با DHP، به علاوه نمونهگیری از سطوح محیط جمعاوری شدند. نمونههای هوا هر هفته با استفاده از پلیت، 15 دقیقه در اتاقهای مطالعه، راهرو و بیرون از بیمارستان گرفته شده است.
کارگذاشتن DHP
فاز مداخله مطالعه شامل استفاده از یک سیستم کاهش میکروبی مستقل DHP Omnia Sentry در هر دو اتاق بود که به یک خروجی استاندارد 120 V/50-60 Hz متصل شده. هر واحد طبق راهنمای تولید کننده از اکسیژن و رطوبت هوای اتاق برای .تولید کاتالیتکی DHP استفاده میکند. غلظت DHP تولیدی توسط دستگاه در بازهای بین 5 تا 25 بخش در میلیارد (ppb) قرار دارد که بسیار پایینتر از حد مجاز 1 ppm تعیین شده توسط OSHA برای سلامت انسان است و جدیدا توسط مطالعهای دیگر تایید شد. DHP برعکس بخار یا مه هیدروژن پروکساید واقعا گاز است و از محلولهای آبی تولید نشده است. DHP رفتاری مانند اکسیژن و نیتروژن دارد و در هوا پخش میشود تا غلظت رقیق شده تعادلی خود را بهدست بیاورد. این واحدها به صورت پیوسته و 24 ساعت در روز و در 7 روز هفته طی فاز مداخله مطالعه در اتاقهای دارای ساکن فعالیت میکردند.
میکروبیولوژی
نمونهها در محیطهای آگار پلیت کانت (Merck) برای باکتریهای هوازی مزوفیلی و در محیط سیبزمینی دکستروز آگار (Merck) برای مخمرها و قارچ کشت داده شد و دمای 0.5±35 درجه سانتیگراد برای 48 ساعت برای باکتریهای هوازی و دمای 1 ± 25 درجه سانتیگراد برای مخمر و قارچ استفاده شد. پس از انکوبه، شمارش کل واحدهای تولید کننده کلنی (CFU) در هر پلیت به کمک ازمایشگاهی ثالث انجام شد و کلنیها برای تشخیص ارگانیسم بوسیله تکنیکهای استاندارد ارزیابی شدن اما ازمایشهای حساسیت انجام نشد. نسبتی از کشتها که هیچ رشد/حصولی نشان نداد نیز ثبت شد. خوانشهای ATP با واحد نور نسبی (RLU) اندازه گیری شد.
انالیز اماری
سطوح مقدار زیستتابی (bioluminescence) ATP و شمارش CFU برای توصیف مقدار میکروب در گروههای کنترل و مداخله استفاده شد. سطوح ATP برای توزیع نرمال به لگاریتم 10 تبدیل شدند. برای تشخیص تفاوت معنادار در میانگین سطوح ATP، ازمایش T تست جدا برای سنجش گروهها استفاده شد و از ANOVA برای مقایسه مناطق جمعاوری و زمان نمونهگیری استفاده شد. از ANOVA برای انالیز چندمتغیره استفاده شد تا زمان و محل نمونه شامل شوند. برای تشخیص تفاوت معنادار در شمارش CFU از رگرسیون پواسون در هر دو مقایسه تکمتغیره و چندمتغیره استفاده شد. مقدار P کمتر از 0.5 معنادار تقسیر میشود تمام انالیزهای اماری با استفاده از SAS 9.4 انجام شد.
بررسی ایمنی
طی مدت انجام مطالعه همه بیماران که در معرض DHP بودند توسط کارکنان بیمارستان برای هرگونه عارضه جانبی مربوطه بررسی شدند از جمله ناراحتی در چشم، پوست، بینی یا حلق، مشکل در تنفس، سردرد، گیجی، بیهوشی یا تغییر در رنگ مو. به علاوه از همه بیماران (که توانایی صحبت داشتند)، خانودهها یا سرپرست درباره تجربه هر نوع عارضه جانبی پرسش شد و پاسخها در پرونده بیماران ثبت شد.
نتایج
در کل 280 کشت جمع آوری و ATP از سوآپهای سطوح و آنالیز شد. میانگین کلی بار میکروبی بهصورت معناداری در گروه مداخله نسبت به گروه کنترل کاهش یافته بود که در شکل 1 دیده میشود. (میانگین 5.50 در مقایسه با 11.77، P<.001). بهعلاوه کاهش در CFUهای باکتری در همهی محلهای نمونهگیری در گروه مداخله دیده میشودکه در شکل 2 نشان داده شده. خوانشهای ATP در هردو گروه کنترل و مداخله سطوح قابل قبول از پاکیزگی سطوح را نشان داد البته همانطور که در شکل 3 دیده میشود کاهش در میانگین سطوح RLU در گروه مداخله نسبت به کنترل ثبت شده (172.08 در مقایسه با 225.83 ، P<.006). طبق راهنمای تولید کننده مساحت سطوح زمانی تمیز شناخته میشود که خوانشهای ATP کمتر از 250 RLU باشند.

بررسی ایمنی
هجده بیمار طی مدت مطالعه در معرض DHP بودند. سن بیماران از 16 ماه تا 19 سال متغیر بود و میانگین سنی 10.56 سال بود. دو گروه سنی که شامل بیشترین تعداد بیمار بودند، گروههای 7 تا 9 سال (27.8%) و 13 تا 15 سال (27.8%) بودند. از لحاظ جنسیت 8 بیمار (44.4%) مذکر و 10 بیمار (55.6%) مونث بودند. میانگین مدت اقامت بیماران در این مطالعه 4.83 روز بود که 12 بیمار (66.7%) بین 1 تا 3 روز اقامت داشتند و طولانی ترین زمان اقامت نیز 13 روز بود. طی مدت مطالعه بیماران به همراه والدین و سرپرست برای هرگونه عارضه جانبی مرتبط با DHP بررسی شدند از جمله ناراحتی در چشم، پوست، بینی یا حلق، مشکل در تنفس، سردرد، گیجی، بیهوشی یا تغییر در رنگ مو. بهعلاوه بررسی سابقه همه 18 بیمار نشان داد که هیچ یک از بیماران یا خانوادههایشان دچار هیچگونه عارضه جانبی مرتنبط با DHP نشده بودند.
بررسی نمونههای هوا نشان از کاهش در CFU هوایی در گروه مداخله نسبت به گروه کنترل دارد اما این کاهش اهمیت اماری معناداری بدست نیاورد (P = .139).
مباحثه

نتایج این مطالعه نشان میدهد که DHP در کاهش بیوبردن میکروبی باقی مانده روی سطوح و هوا موثر است، اگرچه کاهش در هوا به میزان اهمیت اماری لازم نرسید.

شکل 2 انالیز رگرسیون پواسون چند متغیره CFUها براساس محل نمونه گیری و گروه
ما نمونههای هوا را در زمانی خاص بهصورت هفتگی طی مطالعه جمع اوری کردیم. نتیجه نمونههای آزمایش میتواند بر اساس چندین فاکتور تحتتاثیر قرار بگیرد از جمله میزان ترافیک، دما، رطوبت و سطح حجم زیستی ارگانیسمها موجود در فضا.
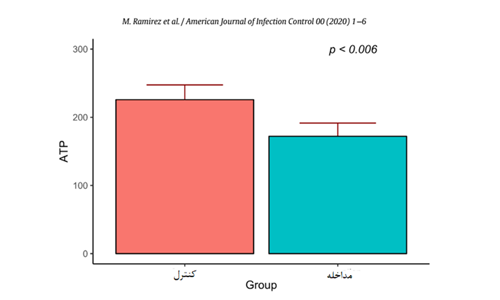
شکل 3 مقایسه میانگین ATP سطح بر اساس گروه
دادههای ما نسبت به به مطالعهای ازمایشی بر اثر DHP بر 3 ارگانیسم مقاوم به چنددارو در تضاد است که نشان داده هیچ تفاوتی در کاهش ارگانیسمهای آزمایش شده بین گروه کنترل و گروه مداخله DHP دیده نشده. مطالعه ما در شرایط فعال بیمارستانی انجام شده و از سطوح مختلف طی چند هفته نمونهبرداری شده. در نتیجه همانطور که در مطالعه آزمایشی طرح شده هیچ تغییری در رفت و آمد یا کاهش در فضا یا کنترل فاکتورهای خارجی محیط صورت نگرفته است.
جدول 1 مشخصات سوژهها در مطالعه گروهی اینده نگر اطفال بیمار در بیمارستان UNOP در شهر گواتمالا طی دوره 2 اگوست تا 10 سپتامبر 2019[1]
|
تمام بیماران N % |
علائم گزارش شده در اثر [2]DHP N % |
| سن[3]
· 3 سال یا جوانتر 2 11.1 · 4 تا 6 سال 1 5.6 · 7 تا 9 سال 3 27.8 · 10 تا 12 سال 5 16.7 · 13 تا 15 سال 2 27.8 · 16 سال یا بیشتر 0 11.1 · گمشده 0 · میانگین سن 10.56
جنس · مرد 8 44.4 · زن 10 55.6 · گمشده 0
مدت اقامت[4] · 1 تا 3 روز 12 66.7 · 4 تا 7 روز 1 5.6 · 8 تا 14 روز 5 27.8 · گمشده 0 |
0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0
|
DHP حالت جدید تحویل هیدروژن پروکساید در یک فضای اشغال شده است. استفاده از هیدروژن پروکساید در بیمارستان به عنوان نوعی ضدعفونی کننده موثر در شکل بخار توصیف شده است. هیدروژن پروکساید فعالیت ضدمیکروبی قدرتمندی برابر طیف وسیعی از میکروارگانیسمها از جمله آنهایی که بیشترین رابطه با عفونتهای بیمارستانی، ارگانیسمهای تولید کننده اسپور و مایکوباکتریها دارد که بوسیله اکسیداسیون میکروبی باعث ایجاد اختلال در بخشهای حیاتی سلول مانند لیپیدهای غشا و DNA میشوند و منجر به از دست دادن حیات و تاثیربخشی این ارگانیسمها می شود.
تفاوت اصلی بین DHP و دیگر شکلهای هیدروژن پروکساید هوابرد مانند هیدروژن پروکساید بخاری (HPV) بحث ایمنی استفاده هنگام حضور بیماران است. سیستم DHP هیدروژن پروکساید را در غلظتهای بسیار رقیقتر از باقی سیستمهای هیدروژن پروکساید هوابرد تولید میک ند اما کارایی میکروبکشی (Microbiocidal) به دلیل شرایط خشک و گازی غیرآبی بسیار بالاتر است. هیدروژن پروکساید و آب از نظر شیمیایی بسیار مشابهاند . هر دو به یک بخش روی سطح میکروب جذب میشوند. در نتیجه در حضور اب، هیدروژن پروکساید باید بسیار غلیظتر باشد تا با مولکولهای اب برای اشغال این محلها و کشتن موثر میکروب رقابت کند. در حالی که تمام شکلهای هیدروژن پروکساید در بعضی سطوح به دلیل خاصیت قطبی مولکولهای ان با آب رقابت میکند، بهطور کلی نبود آب در DHP باعث افزایش کارایی آن در غلظتهای پایین نسبت به نوع آبی هیدروژن پروکساید میشود که باید به طور چشمگیری غلیظتر باشد تا با وجود آب بتواند تاثیر خودش را بگذارد. وجود آب در کنار DHP فقط در بعضی مکانها مسئلهساز است (برای مثال وجود مقداری کمی آب در یک مکان نسبت به مکانی با سینک از آب). درحالی که برای هیدروژن پروکساید آبی همیشه این مشکل وجود دارد چون آب بخشی جدانشدنی از ضدعفونی کننده است. سیستمهای DHP غلظتهای DHP بسیار پایینتر از حد مجاز 1.0 ppm توصیه شده توسط OSHA تولید می کنند در حالی که HPV و سیستمهای تولید مه به ترتیب غلظتهایی تا 338 و 160 ppm تولید میکنند. قابل توجه است که غلظت هیدروژن پروکساید بهدست توسط DHP از هیدروژن پروکساید طبیعی در مجاری تنفسی انسان که در چرخه لاکتورپروکسیداز تولید میشود نیز کمتر است.
در این مطالعه DHP اهمیت در کاهش آمار میکروب ها در بیوبردن سطوح را به دست آورد، با اینکه این سطح از بیوبردن در ابتدا نیز نسبتا کم بود. این مسئله همچنین در ازمایشهای ATP نیز بازتاب یافت که نشانداده ابزار پاکسازی مفیدی است برای زمانی که شمارش میکروبی پایین باشد. تحقیقات قبلی بیان کردهاند که مقدار پایین تر از 15 CFU نیز میتواند باعث ایجاد عفونت یا آلودگی شود. درحالی که میانگین آلودگی میکروبی در دو محل نمونهگیری یعنی مانیتور و داخل دستگیره در از حد مجاز خود در گروه کنترل گذشته بود اما میانگین آلودگی میکروبی برای همه محلها بسیار پایینتر از حد مجاز در گروه تداخل بود. این مسئله نهتنها کارامدی DHP را نشان میدهد بلکه با نکته اصلی مقاله هم مطابق است که ضدعفونی و پاکسازی دستی به تنهایی برای کاهش ریسک عفونت محیط کافی نیست. مطالعاتی مانند کار شمس و همکاران که در آن C. difficile از 50% اتاقهای بیماران پس از نظافت بهدست امده بود یا مطالعه چن و همکاران که در ان 55% اتاق بیماران علیرغم نظافت دستی و ضدعفونی همچنان با ارگانیسمهای مقاوم به چند دارو از جمله MRSA و اسینتوباکتر مقاوم به چنددارو الوده باقی مانده بود بر ناکافی بودن این روشها تاکید میکنند. متغیر بودن عملکرد کارکنان و انطباق با پروتکلهای نظافت، سازگاری مواد و محصولات و گردش زیاد کارکنان در محیط از فاکتورهایی هستند که میتوانند باعث ایجاد نتایج غیر مطلوب بشوند. فناوریهای خودکار ضدعفونی “بدون دست” برای حل این مشکلات توسعه یافتند. تحقیقات نشان داد که 2 تا از شایع ترین این دستگاهها یعنی سیستم نور فرابنفش C و سیستمهای HPV میتوانند ابزارهایی با ارزش برای کمک به پاکسازی دستی باشند تا ضدعفونی کاملتری از محیط بهدست بیاوریم اما چندین عیب وجود دارد. اولا اینکه هیچکدام از این سیستمها را نمیتوان به دلیل مشکلاتی که برای انسان بهوجود میاورد در محلی که توسط بیماران اشغال شده استفاده کرد پس این از این روشها برای ضدعفونی نهایی استفاده میشود. این فناوریهای کمکی با اینکه کارامد هستند اما فقط سطحی گذرا از ضدعفونی را برای مدتی به خصوص ایجاد میکنند. ورود دوباره یک بیمار، تجهیزات مراقبت از بیمار و کارکنان بیمارستان باعث ایجاد دوباره الودگی در آن محیط میشود. دوره زمانی برای هر سیستم نیز متغیر است و میتواند برای نتیجه بیمار چالش ایجاد کند. دوما، هر دو فناوری نیاز به هزینه بالا نگهداری به علاوه بررسی کارکنان برای کارکردش دارد. در مورد فناوری فرابنفش C مطالعات نشان دادند که کارایی ان به تعدادی از پارامترها مانند فاصله از دستگاه، اندازه و شکل اتاق، مسیر مستقیم دید از دستگاه و دوز داده شده بستگی درد. سیستمهای HPV در سوی دیگر نیاز به فضایی جدا و خالی برای مهر و موم شدن دارند که منجر به افزایش کلی زمان چرخه میشود.
سیستمهای DHP در تضاد با روشهای قبلی کاهش پیوسته میکروب را ارائه میدهد که میتواند مسئله آلودگی مداوم محیطهای بیمارستانی را بدون تداخل در درمان بیمار حل کند. پس از نصب دستگاه نیاز به نظارت یا عملیات کمی دارد و میتواند در هر محلی کارگذاشته شود. در این مطالعه از واحدهای مستقل DHP استفاده کردیم که به یک پریزبرق متصل و شروع به کار کرده و گاز DHP شروع به تولید و در فضا پخش شد و به همه مناطق اتاق رسید. در معرض DHP قرار گرفتن افراد نیزطی این مطالعه هیچ عارضه ناخواستهای یا جانبیای به همراه نداشت (جدول 1).
محدودیتها
این گونه مطالعات محدودیتهایی دارد. تشخیص ارگانیسمهای باقی مانده در مقیاس نوع و گونه انجام نشد که میتواند در صورت تشخیص ارگانیسمهایی که بین عوامل شناخته شده ایجاد عفونت بیمارستانی هستند، ارتباط کلینیکی ایجاد کند. اگرچه با توجه به اینکه بیماران آنکولوژی به ایجاد عفونت به دلیل میکروارگانیسمهایی که در جمعیت عمومی پاتوژن(بیماری زا) نیستند حساسند، کاهش کلی بیوبردن در این جمعیت شاید قابل بحث باشد. همچنین این مطالعه فقط به 4 اتاق محدود بود و نیاز به مطالعاتی است که در آینده بتواند از جامعه آماری بزرگتری طی زمان بیشتر استفاده شود و از طریق آن تاثیر کلینیکی DHP بر ایجاد عفونتهای بیمارستانی ارزیابی گردد.
نتیجهگیری
DHP در کاهش بیوبردن میکروبی سطح و هوا موثر بود. این استراتژی کمکی کنترل و پاکسازی محیط، میتواند بدون تاثیر بر بیمار و جریان کار کارکنان استفاده شود. مطالعات بیشتری باید بر تاثیر ضدعفونی DHP بر ایجاد عفونتهای بیمارستانی انجام شود.
وب لینک مقاله :
https://www.sciencedirect.com/science/article/pii/S0196655320308105
برگرفته از مقاله : ELSEVIER
سال انتشار : 2020
نویسندگان :
Marilyn Ramirez RN , Laura Matheu RN , Miguel Gomez RN , Alicia Chang MD, JoseFerrolino MD, MPH, Ricardo Mack MD , Federico Antillon-Klussmann MD ,MarioMelgarMD
[1] نکته: پرونده پزشکی بیماران منبع تمام اطلاعات جمعیت است. بیماران واجد شرایط شامل افرادی است که حداقل یک شب در واحد مراقبتهای ویژه طی در اتاق با واحد فعال DHP Synexis بوده اند.
[2] مقادیر در جد.ول از پاسخها به یک پرسشنامه داده شده به بیماران و والدینشان هنگام مرخصی بهدست امده. علائم احتمالی در پرسشنامه شامل ناراحتی در چشم، پوست، بینی یا حلق، مشکل در تنفس، سردرد، گیجی، بیهوشی یا تغییر در رنگ مو است.
[3] سن هنگام مرخصشدن اندازهگیری شده و به نزدیکترین عدد صحیح پایینتر گرد شده.
[4] طول مدت اقامت بر حسب روز اندازهگیری شده (یعنی1 تا 3 ژانویه 3 روز اندازهگیری شده)



